2025年手術実績 648件
2025年(1月1日〜12月31日)の手術実績をご紹介します。
総手術件数648件
全身麻酔手術550件
人工関節手術347件
*人工膝関節全置換術 82件
*人工股関節全置換術 38件
*人工膝関節単顆置換術 215件
*人工足関節全置換術 5件
*人工肩関節全置換術 1件
*人工膝関節再置換術 5件
*人工股関節再置換術 1件
膝関節鏡手術(半月板切除・縫合・靭帯再建術等)132件
膝周囲骨切り術 22件
抜釘26件
骨接合6件
他17件
局所麻酔手術98件
腱鞘切開術67件
手根管開放術25件
骨接合3件
他3件
両膝同時手術は2件でカウントしています。
腱鞘切開手術は2〜3本同時に行っても1件でカウントしています。
膝周囲骨切り術は膝関節鏡手術も同時に行いますが、膝周囲骨切り術のみでカウントしています。
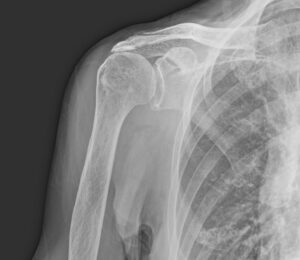
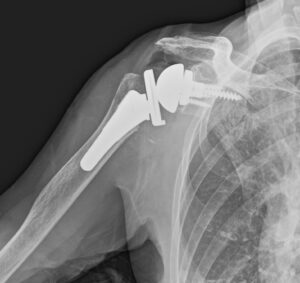
人工肩関節置換術 70代女性
70代女性の右変形性肩関節症に対し、人工肩関節置換術を行いました。
股関節や膝関節と同様に、肩関節も加齢による変形が進行することがあります。
股関節や膝関節と違い、体重がかかる荷重関節ではないので、手術件数は多くありませんが、
痛みのため日常生活に支障が生じた場合は、手術の適応となります。
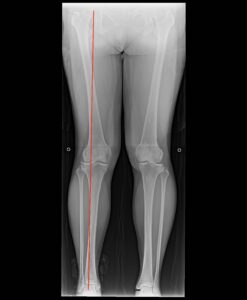
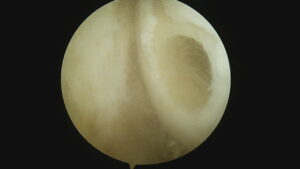
70代の女性の変形が進んだ肩関節です。
上腕骨骨頭と肩甲骨の軟骨の消失により、骨が接触して痛みが生じます。
肩関節置換術の経験豊富な、押領司病院(宮崎県小林市)理事長 寺谷威先生をお招きして
右人工肩関節置換術を行いました。
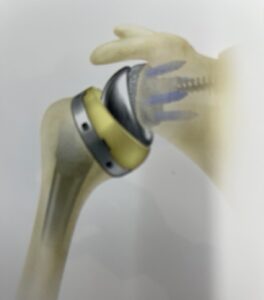
REVERSE型という、新しい概念でデザインされた人工肩関節で、
超高齢で肩関節の機能が低下している方にも有効です
肩関節痛の原因は変形だけではなく、肩の腱板(靭帯)や拘縮(いわゆる五十肩)で
あることも多いです。
診察や検査で原因を確定する必要がありますので、肩関節痛で困っている方はご相談ください。
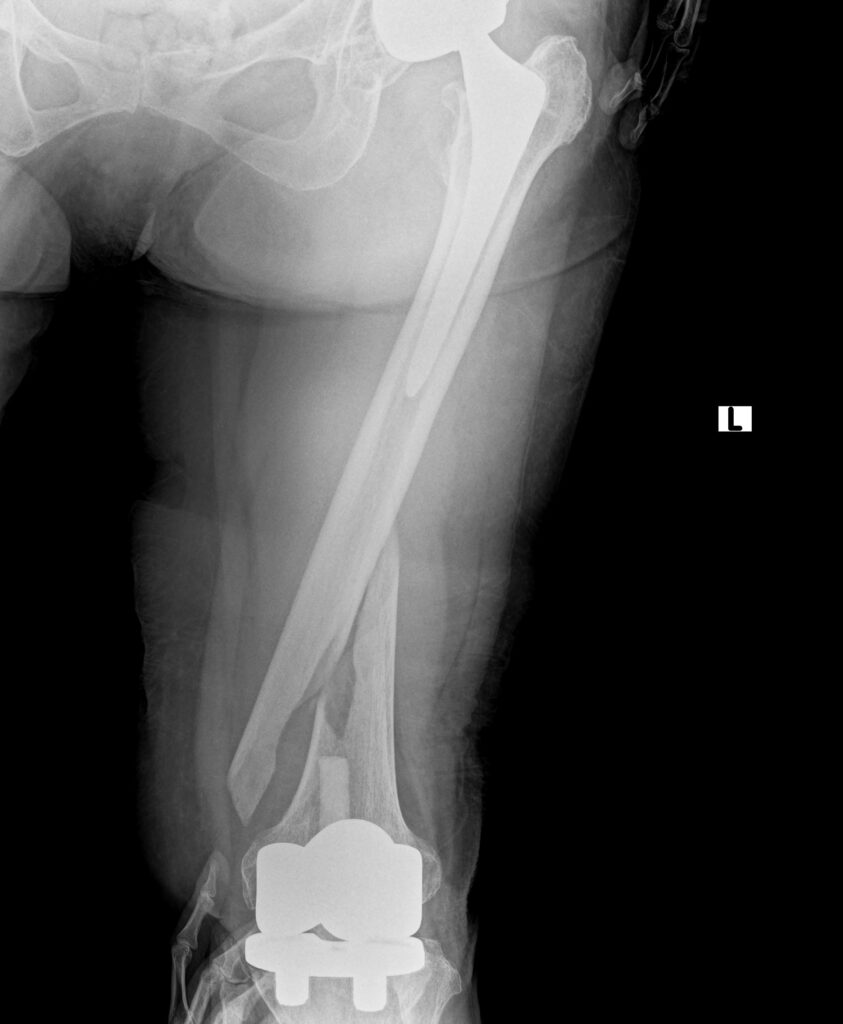
人工関節周囲骨折の手術 70代女性
人工関節手術を受ける年代は、は50代から80代までの方が多いです。
術後の人生は10年から40年ぐらいまでと幅がありますが、徐々に筋力、視力など
様々な機能が衰えていくことは避けられません。
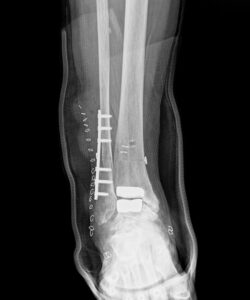
転倒により、人工関節を行なった関節周囲に骨折を起こすことがあります。
先日、左の人工股関節と左の人工膝関節手術を受けた70代の女性が、
転倒により左大腿骨骨折が生じたため手術治療を行いました。
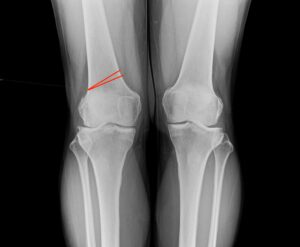
人工股関節と人工膝関節の間で螺旋状に骨折しています。
通常であれば、膝関節を開けて逆行性髄内釘挿入手術を行います。
本来はそれほど難易度が高い手術ではありませんが、刺入部に膝人工関節、
固定すべき大腿骨近位に人工股関節があるため、挿入方向や髄内釘のサイズが限られ、
骨折整復が困難となります。
さらに、人工関節周囲に残存している骨が破綻した場合、
収集がつかない事態になるので、繊細な操作が要求されます。
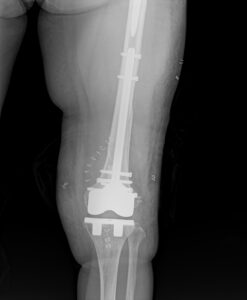
強固な固定が得られたので、激痛のため身じろぎもできなかった状態から、
手術翌日には車椅子に移乗できるようになりました。
CPM(膝可動域訓練機械)を早期に開始し、関節拘縮を予防します。
X線検査で骨癒合の程度をみながら、徐々に体重をかけていき
2〜3ヶ月での退院を見込みます。
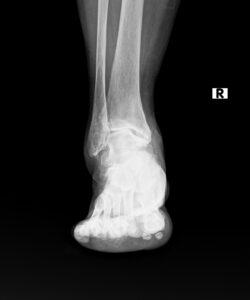
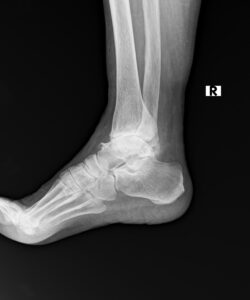
80代男性 両側同時人工足関節置換術
80代男性。
関節リウマチによる関節破壊により、長年両足関節痛で悩まれていた患者さんです。
通常であれば関節固定術を行うことになり、痛みは取れますが、関節が動かなくなります。
歩行への弊害はかなり大きく、手術を躊躇されていました。
関節リウマチのかかりつけのクリニックより、当院であれば人工足関節手術を受けることができ、
足関節の動きを残すことができると説明を受け、紹介受診となりました。
X線検査では両足関節の関節破壊は高度であり、痛みで足を引きずるような歩き方でした。
今回も東京女子医科大学、炎症関節外科部門教授である猪狩勝則先生をお招きして手術を行いました。
猪狩先生は、先日行われた第98回日本整形外科学術総会で、人工足関節の教育研修講演の演者をされるほどの
日本における第1人者であり、その先生と一緒に手術ができることは、大変有意義な経験となります。
また県立宮崎病院整形外科部長の菊池直士先生も、人工足関節手術のライセンス取得のために参加されました。
菊池先生は私が県立宮崎病院でレジデントであったときに大変お世話になっており、約20年ぶりに
一緒に手術室に入ることになりました。
両足同時手術であるため、約5時間の手術となりました。
片足でも両足でも入院期間に差はなく、4週間の入院となります。
この患者さんは、大変経過良好であったため4週間待たずに1本杖で元気よく退院されました。
人工足関節全置換術 70代女性
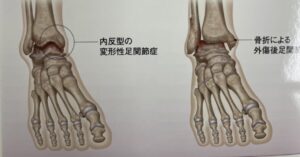
変形性足関節症は、足関節捻挫後遺症、足関節骨折後の変形癒合などによって生じます。
若い頃の外傷が60代〜80代になり悪化してくるケースもあります。
変形性膝関節症や股関節症にくらべて症例数は圧倒的に少ないです。
人工膝関節や人工股関節手術が、それぞれ日本だけでも年間8万例を超えていますが、
人工足関節は年間600例程度と、稀な手術となっています。
70代女性の変形性足関節症に対し、東京女子医科大学整形外科 炎症性関節疾患外科部門教授の
猪狩勝則先生を招いて人工足関節全置換術を行いました。
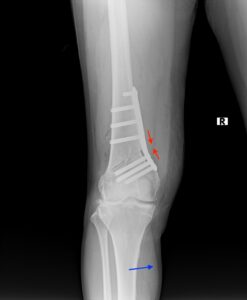
特殊なフレームで下腿から踵まで完全に固定して、レントゲン透視画像を確認しながら、
正確に設置していきます。
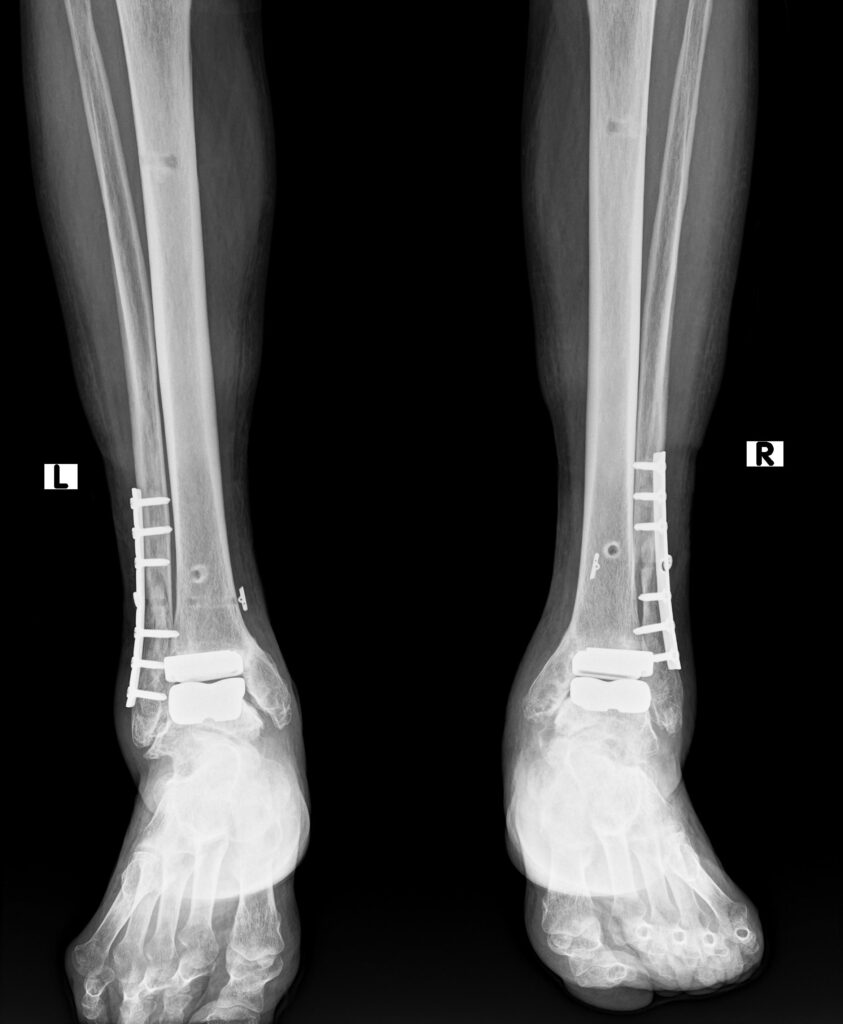
術前
術後
手術時間は2〜3時間。入院は1ヶ月程度となります。
人工足関節自体は昔からありましたが、膝や股関節のような安定した成績とはいえず、
以前は足関節の可動性を失う関節固定術を選択することがほとんどでした。
今回使用した機種は、今までの人工足関節とは異なる革新的なデザインにより
良好な成績が示されています。
足関節痛でお悩みの方はご相談ください。
2024年手術実績
2024年度(1月〜12月)の当院での手術実績をご報告いたします。
全手術件数 560件
全身麻酔手術 475件
局所麻酔手術 85件
全身麻酔手術
膝関節鏡手術(半月板切除・縫合、靭帯再建等) 158件
人工膝関節単顆置換術(UKA) 155件
人工膝関節全置換術(TKA) 61件
人工股関節全置換術(THA) 27件
人工関節再置換術 3件 (人工関節手術 合計246件)
高位脛骨骨切り術(HTO)24件
抜釘術 28件
骨折手術 9件
その他の手術 10件
局所麻酔
腱鞘切開術50件
手根管開放術19件
骨折手術6件
その他の手術10件
例年通り、両膝同時手術は2件でカウントしています。
腱鞘切開は2本以上の同時手術もありますが、同側の場合は1件でカウントしています。
人工関節のメーカーさんから話なので、調査したわけではありませんが、
人工膝関節単顆置換術(UKA)の手術件数は、鹿児島・宮﨑圏内で当院が最多のようです。
高位脛骨骨切り術(HTO)も、手術インプラントを扱うメーカーさんから宮崎県内で最多といわれました。
多くの方に当院での手術を選んでいただき、大変光栄に思います。
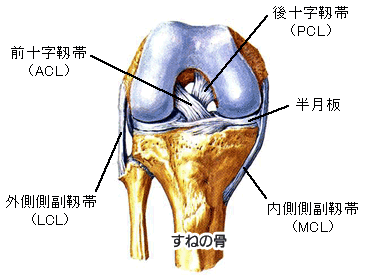
70代男性 後十字靭帯再建術
スポーツ選手に多い「前十字靭帯断裂」は、膝の捻り動作により生じることが多いです。
対して「後十字靭帯断裂」は、転倒により膝前面を強打することにより生じます。
転倒により生じるため、年代問わず生じます。
前十字靭帯断裂も後十字靭帯断裂も、若年者では手術を行うことが多く、
中高年以降では、理学療法・装具など保存治療を選択することが多くなります。
後十字靭帯断裂は、前十字靭帯に比べて日常生活動作で
困ることは少ないため、中高年以降で手術を選択することは稀となります。
今回の症例は70代の男性ですが、マスターズの大会に連続出場するアスリートです。
後十字靭帯は、レクレーションレベルのスポーツであればサポーターでなんとかなりますが、
記録を競う競技は不可能なります。
強い希望と覚悟があったので、再建術を行いました。
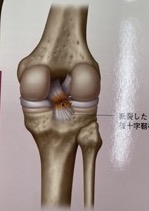
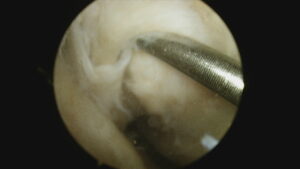
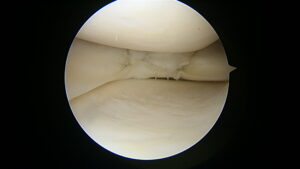
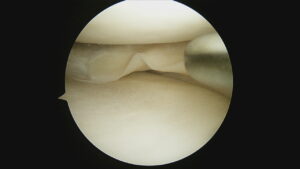
金属の棒で触れている部分が、後十字靭帯の付着部ですが、
剥がれてなくなっています。
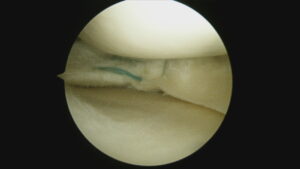
2本見える靭帯のうち右側が再建靭帯です。
動画では再建靭帯の緊張が良好であることが確認できます。
この手術は一人では大変なため、東京女子医科大学主任教授である岡崎賢先生に
応援にきていただき一緒に行っています。
靭帯再建手術においては、実年齢よりも、
本人のスポーツに対する意欲、手術やリハビリに対する覚悟が重要となります。
半月板縫合術の2例
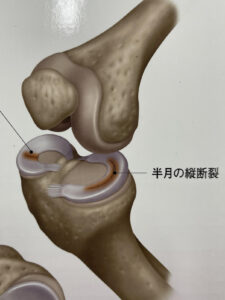
膝半月板は、大腿骨と脛骨の間にあるクッションであり、膝の安定性においても重要な役割を果たします。
若年者では、外傷により損傷を起こしますが、中高年以降では年齢による変性(加齢による劣化・柔軟性の低下)の結果損傷を起こします。
半月板は血流が乏しい組織であり、治癒力が極めて弱いため、断裂が生じた場合、関節鏡による部分切除が一般的に行われます。
しかし、若年者では、切除による半月板の機能低下により、将来変形性膝関節症となるリスクが高いため、可能であれば関節鏡での縫合を行います。
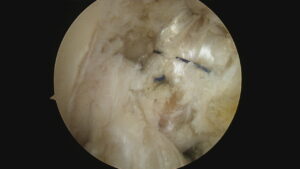
縫合をおこなった2症例を紹介します。
1例目は30代の女性です。
断裂型としては、縦断裂となります。
このタイプは、血流がある半月板外縁の損傷であるため高い治癒率を期待できます。
処置前の画像
縦断裂によって、半月板は前方に引き出され、激しい疼痛が生じます。
術後の画像動画
縫合糸3本による固定
本来の位置にしっかり縫合されています。
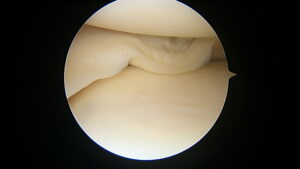
もう2例目は30代の男性です、
断裂型としては、FLAP型となります。
Input HD SDI
断裂部分に、血流がほぼない半月板内縁が一部かかっているため、治癒率が下がります。
しかし、切除した場合は半月板機能の大部分を失ってしまうため、若さに期待して縫合を行いました。
処置前の画像
FLAP状の断裂。縫合に向いた断裂型ではありませんが、半月板そのものの変性は少ない状態です。
術後の画像
強固に縫合できています。
しかし装具による固定期間は、やや長めとなります。
半月板縫合は、縫合技術の研究や進歩により、以前に比べて積極的に行われるようになっています。
しかし、すでに変形性膝関節症が進んでいる高齢者、肥満、O脚バランスであれば、
縫合単独による治癒は厳しくなります。
それでもなお、縫合に臨む場合は、以前のブログでも紹介している高位脛骨骨切り術の併用が必須となります。
半月板縫合は再断裂(縫合した部分が裂けること)が、無視できない確率で生じます。
また長期間の免荷(体重をかけないこと)と装具の着用が必要です。
入院期間は3〜4週となります。
そして再断裂した場合は、再手術が必要となります。
しかし、半月板機能の大部分を温存することができます。
対して半月板部分切除は、再断裂は起きません。
翌日から通常の歩行が可能で、入院期間は4〜8日程度です。
しかし、将来的に変形性膝関節症が悪化し、人工関節や高位脛骨骨切り術が必要となる可能性が高くなります。
症例ごとに変わりますが、大まかにわけるのであれば、
10〜30代 縫合単独
40〜50代 縫合+高位脛骨骨切り術
60代〜 部分切除 (再断裂リスクが高くなる年齢だが、理解があれば縫合+高位脛骨骨切り術)
と考えてください。
40〜50代でも縫合単独はありえますが、
この年代は、半月板が切れてしまうそれなりの理由(変形性膝関節症、O脚バランス、肥満など)があることが多いです。
再断裂してしまえば、数ヶ月の治療が振り出しにもどるどころか、より半月板の状態が悪くなります。
中高年以降は、断裂に対して、一旦は部分切除にとどめておいて、将来変形性膝関節症が悪化することがあったら、
追加手術を考えることも選択枝となります。
なぜなら、半月板の部分切除を行なったからといって、変形が悪化すると決まっているわけではないからです。
実際には、X線写真、MRI検査、さらに体格、職業、スポーツ、過去の外傷歴、患者さんの希望など、
さまざまな様子を考慮して決定します。
また縫合を予定して手術を開始しても、想定以上に半月板の変性が激しい場合や断裂型によっては
縫合を断念して切除に切り替えることがあります。
外反膝(X脚)に対する大腿骨遠位骨切り術(DFO)
今まで何度か紹介してきた、変形性膝関節症に対する高位脛骨骨切り術(HTO)は、O脚バランスのため膝の内側の変形が進む患者さんに対する手術です。
O脚バランスをX脚バランスに変えることにより、膝の外側に体重の中心を移すことが目的となります。
圧倒的にO脚バランスの方が多いですが、中にはX脚バランスにより膝の外側の変形が進む方がいます。
今回紹介する症例は40代の女性です。
右足の股関節と足関節を結ぶ荷重線が、膝の外側を通っており、X脚となります。
MRIで高度な軟骨欠損を認めるため、高齢であれば人工関節でもよいのですが、若年のため
大腿骨遠位骨切り術(DFO)を行います。
大腿骨の内側を写真のように楔型に骨を切り抜き引き合わせます。
引き合わせてプレートで固定することにより、矯正した部位から先が、青矢印のように移動しO脚バランスに調整します。
HTOとは逆の原理になります。
HTOと違うところは、体重をかけるまでの期間が大幅に伸び、全体重をかけるまで約2ヶ月を要します。(HTOは約2〜3週)
松葉杖で帰る場合は、1〜2週間での退院も可能ですが、骨がついて歩けるまでとなると入院は長期となります。
30代男性 膝関節鏡による自家軟骨移植術
30代の男性。
7年前に左膝の前十字靭帯断裂に対して他院で再建術を受けています。
その後、全力疾走時に疼痛が出現し当院受診。
初診時の所見から前十字靭帯再断裂を疑いMRIを施行。
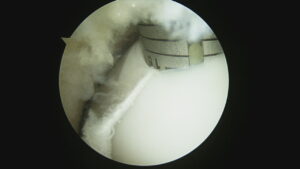
MRIで前十字靭帯の再断裂と大腿骨内側の軟骨損傷を認めました。
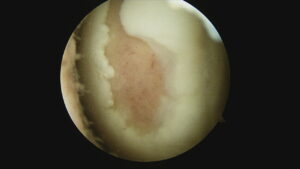
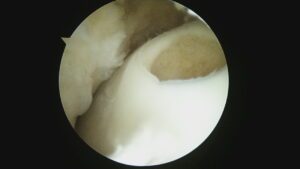
関節鏡では下の写真のように、体重がかかる大腿骨の内側に軟骨欠損を認めます。
前回手術後の靭帯安定性が良くなかったのか、外傷によるものかはっきりしませんが、
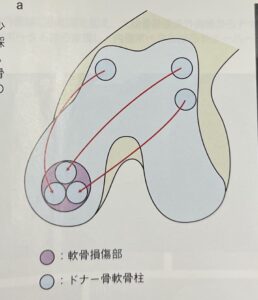
広範囲の軟骨欠損にたいしては、膝関節の別の部位から軟骨を移植する方法があります。
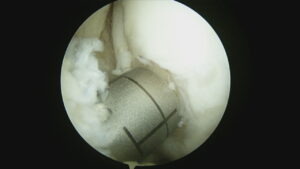
まずは、大腿骨の荷重がかかりにくい部分から、骨軟骨柱(軟骨・軟骨下骨、海綿骨)を筒状に採取します。
その後、移植する部位に、同じサイズの筒状の穴を掘ります。
そして、採取した骨軟骨柱を移植します。移植する骨軟骨柱を複数使用すれば広範囲の軟骨欠損に対応できます。
この症例は、1本の太めの骨軟骨柱で十分に欠損部分を補填できました。同時に前十字靭帯再再建術を行なっています。
全ての軟骨欠損に対応できるわけではなく、外傷や、若年者むけの手術となります。
高齢者の加齢・変形による軟骨欠損に対しては、人工関節や高位脛骨骨切術の適応となります。